Scientific Kalender Dezember 2023
Vermutete Lungenerkrankung durch nicht-tuberkulöse Mykobakterien (NTM)
Was könnten Indikatoren für einen infektiös verursachten Pleuraerguss sein?
erhöhte WBC-Zahl
keine hochfluoreszenten Zellen
erhöhte RBC-Zahl
hochvisköse Flüssigkeit
Congratulations!
That's the correct answer!
Sorry! That´s not completely correct!
Please try again
Sorry! That's not the correct answer!
Please try again
Notice
Please select at least one answer
Wissenschaftliche Hintergrundinformationen
Infektionen mit nicht-tuberkulösen Mykobakterien (NTM)
NTM bilden eine Gruppe von etwa 160 säurefesten Mykobakterien (Ziehl-Neelsen-Färbung) mit einem ubiquitären Erscheinungsbild. Einige von ihnen können Krankheiten beim Menschen hervorrufen, die sich am häufigsten in den Lungen manifestieren. Ärzte haben in den letzten zwei Jahrzehnten einen Anstieg von NTM-Infektionen beobachtet, der im Hinblick auf die öffentliche Gesundheit Sorge bereitet [1].
Die Beteiligung des Pleuraspalts bei diesem Typ der Infektion ist selten [2].
Eine Pleuritis ist bei einer Lungeninfektion mit NTM keine übliche Komplikation. Im Rahmen einer retrospektiven Studie wurde gezeigt, dass in nur 1,4 % der bestätigten Fälle einer NTM-Lungeninfektion auch eine NTM-bedingte Pleuritis vorlag. Pleuraerguss-Proben wurden im Hinblick auf verschiedene Zellen und Pathogene untersucht. Der Screening-Ansatz für Patienten, bei denen NTM aus dem Sputum isoliert werden konnten, beinhaltete Patienten mit einem Pleuraerguss und nachgewiesenen NTM.
Ein typischer Befund bei vorhandenen intrazellulären Bakterien ist das Vorherrschen von Lymphozyten in der Pleuraflüssigkeit einer NTM-bedingten Pleuritis [3].
In einer kürzlich durchgeführten Studie konnte nur bei 7 von 100 NTM-Patienten eine NTM-bedingte Pleuritis nachgewiesen werden [4].
Pleuraerguss
Die Pleuraflüssigkeit füllt den Pleuraspalt zwischen der Lunge und der Wand der Brusthöhle. Sie schützt so das empfindliche Lungengewebe vor der Reibung gegen die Rippen und Brustwand. Dies ermöglicht der Pleura ein sanftes Gleiten während der Ein- und Ausatmung.
Ein Pleuraerguss kann sehr klein (nur auf einem Röntgen-Thorax oder einem Thorax-CT zu sehen) oder groß (enthält viele Liter Flüssigkeit) sein. Ein Symptom könnte eine eingeschränkte Atmung sein.
Pleuraergüsse können einen transudativen oder exsudativen Ursprung haben. Unter einer Transudation versteht man eine erhöhte Filtration des Serums (wenig Protein). Dem hingegen handelt es sich bei einer Exsudation um eine Leckage oder aktive Sekretion (viel Protein).
Transudation: Benigner Prozess, wobei die zugrunde liegende Ursache ein Herz- oder Leberversagen sein könnte.
Exsudation: Erfolgt aufgrund eines schweren, lokalen Vorgangs wie Malignom, Infektion oder Trauma.
Zellbasierte oder Klinische-Chemie-Parameter unterstützen die Entscheidung für einen der oben genannten Gründe. Wenn die Exsudations-Kriterien erfüllt werden, sollte die folgende Frage beantwortet werden: Ist die Ursache eine Infektion oder ein Malignom?
Patientenfall
Ein Patient in den Siebzigern mit einer anamnestisch bekannten Krebserkrankung wurde aufgrund von anhaltenden Schmerzen im Brustkorb und vorübergehend auftretendem Fieber stationär aufgenommen. Der Patient erhielt eine Drainage für einen sekundären Pneumothorax. Die Pleuraflüssigkeit wurde im Hinblick auf folgende klinische Frage untersucht: Liegt dem eine Infektion zugrunde? Aufgrund des hohen Lymphozytenanteils wurde eine Mykobateriose vermutet.
Numerische Ergebnisse
Die Pleuraerguss-Probe wurde im Body-Fluid(BF)-Modus auf der XR-Serie analysiert. Folgende Ergebnisse wurden erhalten:
Zellzahlen und Differenzialblutbild
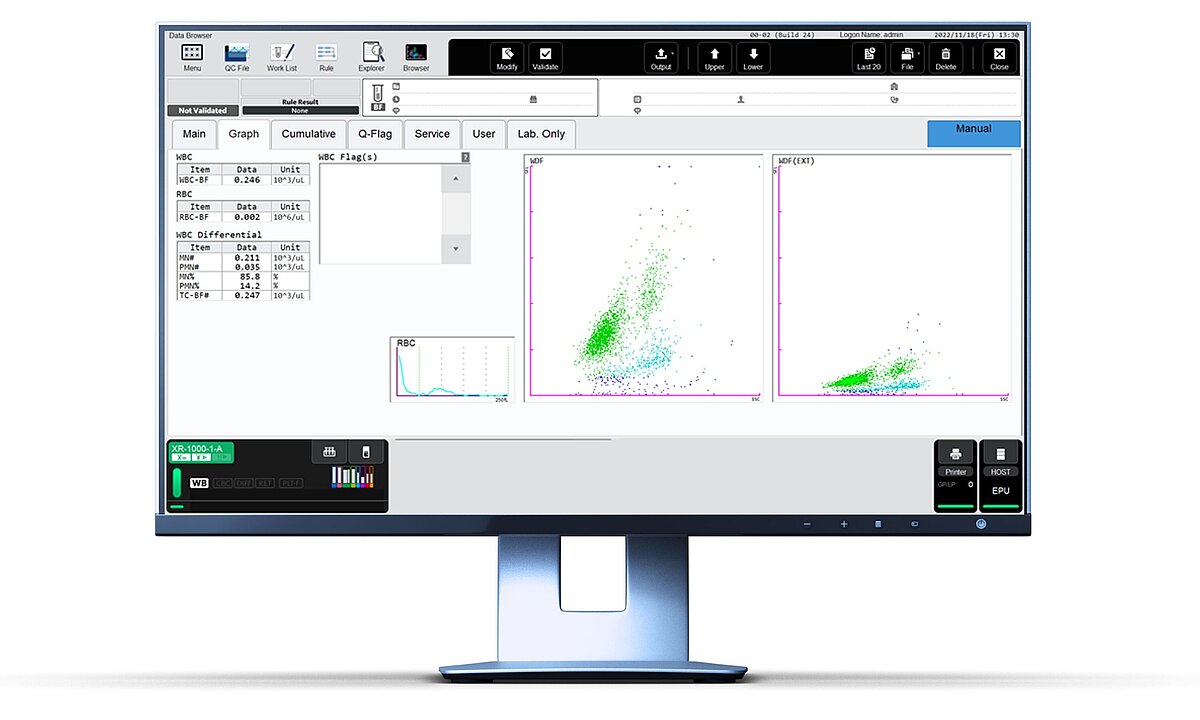
Forschungsparameter
| HF-BF | 1/µL | ||
| NE-BF# | 35/µL | NE-BF% | 14.2 % |
| LY-BF# | 182/µL | LY-BF% | 74 % |
| MO-BF# | 29/µL | MO-BF% | 11.8 % |
| EO-BF# | 0/µL | EO-BF% | 0 % |
Das WDF-Scattergramm im BF-Modus zeigte zwei MN-Cluster (grün): eines (unten links) mit Lymphozyten und das andere (oben rechts) mit Monozyten. In einer mikroskopischen Untersuchung mittels CytoSpin®-Zentrifugation konnte eine Vielzahl an Lymphozyten (79 %) mit einer reaktiven Morphologie, einschließlich Zytoplasma- und Plasmazell-Merkmalen (dunkelblau), identifiziert werden.
Es wurden zusätzliche Klinische-Chemie- und pathogenspezifische Untersuchungen durchgeführt.
Klinische-Chemie-Untersuchungen
| Laktatdehydrogenase (LD): | 127 U/l |
| Gesamtprotein (TP): | 2,2 g/dl |
| Albumin (ALB): | 1,3 g/dl |
| Glukose (GLU): | 83 mg/dl |
Mikrobiologische und pathogenspezifische Untersuchungen
Ein Tuberkulose-spezifischer ELISPOT-Test war negativ, woraufhin eine Infektion mit nicht-tuberkulösen Mykobakterien (NTM) vermutet wurde. Der MAC-PCR-Test wurde tatsächlich zweimal durchgeführt und war beides mal negativ. Des Weiteren war auch der Zytopathologie-Test negativ.
Basierend auf den Ergebnissen der im Labor durchgeführten diagnostischen Untersuchungen konnte die anfänglich vom Arzt vermutete Lungeninfektion mit nicht-tuberkulösen Mykobakterien (NTM) nicht bestätigt werden.
Literatur
[1] Wassilew N et al. (2016): Pulmonary Disease Caused by Non-Tuberculous Mycobacteria. Respiration. 91(5):386-402.
[2] Ando T et al. (2018): Clinical Features and Prognosis of Nontuberculous Mycobacterial Pleuritis. Respiration. 96(6):507-513.
[3] Park S et al. (2017): Clinical characteristics and treatment outcomes of pleural effusions in patients with nontuberculous mycobacterial disease. Respir Med. 133:36-41.
[4] Wen P et al. (2020): Clinical Relevance and Characteristics of Nontuberculous Mycobacterial Pleuritis. Jpn J Infect Dis. 2020 Jul 22;73(4):282-287.